Болезнь не может приспосабливаться к знаниям врача.
Парацельс
Пожалуй самым сложным в работе врача – клинициста является умение и необходимость видеть за отдельными клинико-анатомическими проявлениями патологических состояний истинные причины, их вызывающие. Трудно переоценить в данном случае важность аналитического мышления в диагностической работе врача, ведь конечный результата процесса – излечение больного человека.
Помимо прочных фундаментальных медицинских знаний, как обязательное условие, необходим ещё и немалый клинический опыт, ведь «… искусством дифференциального диагноза можно овладеть лишь у постели больного, так как только здесь быстрее всего удаётся постичь одно из основных положений дифференциального диагноза, согласно которому обнаружение патологических симптомов и признаков является обязательным, но не всегда достаточным фактором для постановки правильного диагноза. Объясняется это… нередкой необходимостью основывать диагностическое заключение на оттенках симптомов и признаков искомых болезней». ( Дифференциальный диагноз внутренних болезней, Виноградов А.В., издание второе, Москва, Медицина, 1988г, стр5)
К числу методических приёмов следует отнести умение и привычку беспристрастно производить не только качественный анализ клинических проявлений, но и количественную оценку каждого выявленного признака.
Процесс дифференциального диагноза начинается с критической оценки выявленных при обследовании больного клинических особенностях случая. Это – один из самых сложных этапов аналитической работы врача.
Следующим важным этапом является выделение синдрома или синдромов, доминирующих на протяжении заболевания, ведь порой анамнестические данные указывают на гораздо большее диагностическое значение фонового проявления патологического состояния. Оценивая патологическое состояние по нозологической единице, необходимо учитывать — в равной степени- значимость как количественных так и качественных характеристик симптомов.
И, наконец, «диагностический анализ заканчивается установлением предварительного диагноза, который может быть признан окончательным только в том случае…, если удаётся объяснить причину появления всех симптомов и признаков, обнаруженных у больного..» (Дифференциальный диагноз внутренних болезней, Виноградов А.В., издание второе, Москва, Медицина, 1988г, стр 7)
Предлагаемый разбор клинического случая в очередной раз подчёркивает неоспоримую диагностическую значимость дифференциального метода анализа.
Пациент — Ахмедов Максим Александрович
29.11.1991г.р (17 лет)
Обратился 20.10.08г с диагнозом:
DS
Идеопатический анкилозирующий спондилоартрит, периферическая форма.
Болезнь Бехтерева.
Двухсторонний сакроилеит 2в степени, активность 3, ФНС 3.
Артроз 1 плюснефаланговых суставов 1-2 стадии.
Хламидиаз.
Хронический холецистит.
Спонтанный рассказ :
– небольшая тупая боль в правом коленном суставе ( в области верхнего заворота снаружи) при движении — ходьбе, при сгибании;
— объём движений в коленном суставе уменьшен незначительно (при сгибании),
— тупая несильная боль в левой пятке так же при ходьбе
Уточнение спонтанного рассказа :
– заболевание манифестировало в ноябре 2007г — стали беспокоить острые боли в ягодицах — по ощущениям как в мышцах (признаки САКРОИЛЕИТА), с лёгкой иррадиацией в бедро, при этом было больно поворачиваться в постели, ходить. Боль держалась около 1 недели и потом в течение 1 недели уходила.
В январе – феврале 2008г стали болеть колени, потом – пятка левая, левый г/стопный сустав, далее — г/стопный сустав правый и палец на ноге. Суставы опухали, отмечалась скованность, болезненное ощущение в паховых областях – ощущение натянутости. Получал амбулаторно НПВС, на R* — грамме, в анализах крови ( СРБ, ОАК, серомукоиды и др ) – были соответствующие изменения.
В июне поднялась температура до высоких цифр, болели суставы – не мог подняться с кровати. При этом был выражен суставной синдром — с острой болью, отёком в области суставов ( коленные, голеностопные, межфаланговые суставы большого пальца левой ноги и большого пальца правой кисти), локальной гипертермии над поражёнными суставами. Отмечалась так же болезненность в области 10 ого грудного позвонка и правого плечелопаточного сочленения. Со слов, при этом присутствовало ощущение натянутости, укорочения сухожилий – в подколенных, подъягодичных областях, в области шеи. Был госпитализирован.
Находился на стационарном лечении в апреле- мае, июне – июле ( примечательно, что на фоне соответствующей терапии вместо нормализации анализов шло парадоксальное повышение показателей относительно нормы!!! – по дисфункции).
Результаты инструментальных методов обследования :
— УЗИ органов брюшной полости от, 1.07.08г – заключение : Признаки диффузных изменений ткани печени, очаговых изменений ткани поджелудочной железы. Деформация желчного пузыря ( изгиб в верхней и средней 1/3). Хронический холецистит.
— УЗИ мочевого пузыря и предстательной железы от 19.06.08г — заключение – Признаки очаговых изменений ткани предстательной железы.
— R* — графия крестцово –подвздошных сочленений от 3.06.08г –
Правое сочленение без особенностей. Контуры суставных площадок левого крестцово –подвздошного сочленения нечёткие, размытые. Субхондральный склероз замыкательной пластинки подвздошной кости.
Заключение : Признаки левостороннего сакроилеита (болезнь Бехтерева).
-R* -графия илеосакральных сочленений в косых и прямой проекциях от 9.06.08г : Суставные щели псевдорасширены, нечёткость контуров суставных поверхностей. Выраженный остеосклероз в прилежащих суставных отделах подвздошных костей. Слева имеется НЕОартроз между увеличенным поперечным отростком Л5 и боковой массы крестца.
Заключение : Двухсторонний сакроилеит 2В степени. Переходный пояснично –крестцовый позвонок. НЕОартроз слева.
— R* — грвфия грудного отдела позвоночника в 2х проекциях от 11.06.08г : Выпрямлен физиологический кифоз, симптом квадратизации тел позвонков.
— R* — графия пяточных костей в спецкладке от 20.06.08г : костной патологии не выявлено.
— R*- грамма стоп – от 7.07.08г – В 1 плюснефаланговых суставах имеется артроз 1-2 стадии.
На момент обращения – в течении заболевания отмечается период ремиссии, болевой синдром купировался ,что позволило пациенту уменьшить дозу метипреда ( получал 4таблетки в день с июня 2008г) самостоятельно до 2-х таблеток в день. Синдрома «отмены» не наблюдается.
Кроме несильной боли в указанных суставах, беспокоит ощущение укорочения сухожилий, ограничивающих подколенную ямку правого колена.>br>
На нарушение сна не жалуется, иногда спит в послеполуденное время.
При осмотре – отмечается незначительная сглаженность верхнего заворота правого коленного сустава по наружной поверхности, симптома баллотирования надколенника не выявлено. На коже спины, в обл верхнеплечевого пояса, слегка на груди – папулёзно – пустулёзные элементы ( со слов, появились на коже с июля –августа , когда стал принимать метипред и препарат – арава).. Эволюция кожных высыпаний : спина -> к шее -> на грудь-> на живот и анатомические плечи.
Из анамнеза жизни:
В детстве болел редко.
— в 1,5года – ОРВИ, ларингит.
— в дошкольном возрасте – ветрянка
— в 6 лет – дизентерия
— в 8 лет – после травмы глаз – конъюнктивит, кератит
— в 8 лет – спрыгнул с гаража – был сильный удар по пяткам – не мог ходить, перелома не было
— 3 года назад – рваная рана голени левой ноги
— 2 года назад – «беспричинная » гипертермия до 39,0 , при этом сильные головные боли в обл затылка и лба, на пике боли — рвота , слегка приносящая облегчение.
— в 2006г был сильный вывих правого г/стопного сустава
— в апреле перед новым пиком заболевания было, со слов, послабление стула – неудержимый позыв на стул – как вода + комочки кала, тёмно – коричневый с газами, с болезненным позывом внизу живота
— в сентябре – октябре 2007г – перед заболеванием – делали р Манту, в ноябре – прививку (скорее всего – от туляремии).
— в апреле 2008г в стационаре, при обследовании – ДЖВП на фоне деформации желчного пузыря.
Болезнь Бехтерева – хроническое системное воспаление суставов, преимущественно позвоночника, с ограничение его подвижности за счёт анкилозирования апофизальных суставов, формирования синдесмофитов и кальцификации спинальных связок.
Развивается главным образом у молодых мужчин., в возрасте 15 -30 лет, считается, что около 8,5% больных заболевают в возрасте 10 -15 лет.
Патологический процесс захватывает крестцово –подвздошные сочленения (они поражаются в первую очередь), суставы, позвоночник и периферические суставы, межпозвоночные диски, тела позвонков, связки позвоночника в местах их прикрепления к телу позвонка. В начале болезни ПЕРВИЧНО развивается хроническое воспаление СИНОВИАЛЬНОЙ ОБОЛОЧКИ, в результате развивается прогрессирующая деструкция суставного хряща, эрозирование субхондральной кости, а в кости наблюдается внесуставной склероз
Существует мнение, что эти процессы развиваются вследствие образования особого вещества, способного ускорить дифференциацию соединительно – тканных клеток и метаплазию их в хрящевые и костные клетки. Эти вещества могут образовываться не только при травмах, но и при ИНФЕКЦИОННОМ ПРОЦЕССЕ, и при ХРОНИЧЕСКОМ ВОСПАЛЕНИИ в МОЧЕПОЛОВЫХ ОРГАНАХ, чем можно объяснить частую связь болезни Бехтерева с инфекцией мочеполовых органов, а так же поражение в первую очередь крестцово –подвздошного сочленения.
Первичная локализация процесса чаще наблюдается в периферических суставах с малой выраженностью и нестойкостью суставного синдрома, изредка первыми симптомами болезни бывают боли в спине или шее. Болезнь развивается быстро или медленно, поражая за несколько лет весь позвоночник и часто суставы нижних конечностей.
В клинике различают 4 формы болезни: 1) центральная ( поражение ТОЛЬКО позвоночника), 2) ризомелическая ( поражение позвоночника + крупные «корневые» суставы – плечевые, т/бедренные)3) периферическая (поражение позвоночника + периферических суставов – коленные, стопы) 4) скандинавская( поражение позвоночника + мелких суставов кистей и стоп).
Клинические проявления болезни зависят от преимущественной локализации процесса, который обычно распространяется СНИЗУ ВВЕРХ!
В детском и подростковом возрасте заболевание начинается как полиартрит с появления летучих болей, иногда с небольшой припухлостью в периферических ( крупных и мелких) суставах. Может быть повышение температуры тела, повышение СОЭ. При локализации артрита в мелких суставах кистей клиническая картина чрезвычайно напоминает РА, в дальнейшем присоединяются признаки сакроилеита.
При первичном поражении суставов, что чаще имеет место у юношей, в дебюте болезни наблюдаются ТОЛЬКО подострый МОНО-ОЛИГОАРТРИТ, чаще асимметричный и нестойкий, а явления сакроилеита присоединяются позже.
Периферическая форма, (выставленная пациенту) – характеризуется, помимо поражения крестцово-подвздошного сочленения и позвоночника, артритами суставов конечностей, которые в ряде случаев развиваются ещё ДО ПОЯВЛЕНИЯ симптомов сакроилеита. У детей и подростков АРТРИТ является чаще всего подострым несимметричным, поражающим главным образом коленные и голеностопные суставы, протекая по типу моно-олигоартрита. Артрит обычно нестойкий рецидивирующий, однако постепенно развивается стойкий артрит, с деформацией, ограничением подвижности и мышечными контрактурами.
При болезни Бехтерева может так же наблюдаться поражение ГЛАЗ, СЕРДЕЧНО –СОСУДИСТОЙ системы, НЕРВНОЙ системы, ЛЁГКИХ, ПОЧЕК, амилоидоз органов.
Для сопоставления количественного и качественного соответствия симптомов пациента симптомам указанного нозологического диагноза, необходимо проведения наиболее полного Целенаправленного опроса.
Целенаправленный опрос
Психика — раздражительность («силён ДУХ противоречия» — периодич , отвергает очевидные вещи ), Раздражительность, когда голоден.
— 28.09.08г выпил таблетки по назначению –метипред — натощак и пошёл в тренажёрный зал и, со слов, после нагрузки — появилась как точка перед глазами и стала разрастаться => потеря сознания, судороги с задержкой дыхания, мраморным колоритом кожи, по типу эпи -синдрома. На ЭЭГ — подтверждений эписиндрома не выявлено, отмечено повышение в/черепного давления. Судороги носили тонический характер ( выпрямленные напряжённые ноги и согнуты, прижаты руки, язык завалился — трудно было разжать рот. После приступа непроизвольного отхождения мочи и кала не было, лишь кратковременная амнезия.
— На ЭЭГ – не было изменений — значит уровень функциональный (ВМЗ)
Память — б/особенностей, но период после приступа — когда сам дошёл до постели, адекватно слушал и отвечал — не помнит, кратковременная амнезия.
Головные боли — 25. -27. 09.08 — посещал тренажёрный зал, к вечеру — ноющая боль в обл затылка. При обследовании признаки повышения в/черепного давления.
— от голода – может возникнуть головная боль в области затылка ноющего характера
— при перемене погоды – может возникнуть тот же характер головной боли
Голова снаружи — диффузное выпадение волос (принимал препарат -АРАВА. обладающий выраженным побочным действием)
Глаза — покраснение и жжение в глазах после нагрузки – чтение, при этом глаза увлажняются.
В 8 лет -лежал в больнице — был конъюнктивит с кератитом, посттравматический ( песок).
Веки — лёгкие интоксикационные тени во внутренних углах глаз.
Зрение — в норме, после долгого чтения снижение остроты зрения с желанием протереть глаза
Уши — периодич — от эмоций, на перепад температуры воздуха — «горят» уши, немного краснеют лет с 10-12
Слух — в норме
Нос- не беспокоит, иногда отделяемое -белый , чаще прозрачный сгусток отхаркивает утр — стекает по задней стенке глотки, желеобразной консистенции
Лицо- милиарные высыпания на лбу, единичные папулы на висках, углах нижней челюсти, на щеках. Лет с 10-12 периодич от эмоций — ощущение жара в лице -щёки
Губы- тонкие, могут быть трещинки в углах рта, были летом в июне — июле с обеих сторон , подкравливали ( по проекции 12 -типерстной кишки)
Десна, зубы — б/о
Рот — привкусов не ощущает, на корне языка белый, слегка желтоватый налёт
— редко — около 1 раза в год могут быть афты на слизистой рта.
Горло — гиперемия по краю нёбных дужек, при переходе на нёбный язычок — единичные герпетические высыпания, задняя стенка глотки рыхлая, гиперемированная, со скудным беловатым отделяемым; От холода — может заболеть
Пищевод — ранее наблюдалась изжога как кислая отрыжка по пищевод — от еды — последние несколько месяцев не беспокоит
Снаружи единичные папулёзные элементы
Желудок — б /о
Подреберья — ( со школьных лет) — при беге беспокоили покалывания в прав боку . в настоящее время освобождён от физкультуры – не бегает и бол не беспокоит.
Живот — б/о. в 6 лет — дизентерия
Стул — предшествовало пику заболевания — послабление стула с неудержимым позывом, кал — водянистый с комочками + газы, слабость до пота.( Болей в животе не было, лишь дискомфорт) — в течении нескольких дней, причину понять не смог
— со слов, послабление стула может быть- при эмоциях
М/испускание. Почки — до приступа потери сознания болела поясница в области проекции почек,
сейчас беспокоит от длительного положения « в наклон», боль носит колющий характер. Моча пенистая. Принимает диакарб, м/испускание 3-4 раза в день
Половые органы — б/о, со слов половая связь была уже после манифестации заболевания. После 20.10.08 — припухание в правой паховой обл, б/болезненное
УЗИ простаты от 19.06.08 — очаговые изменения ткани предстательной железы
Органы дыхания — болеет не часто
Дыхание — жалоб нет, при аускультации — дыхание в обл левого лёгкого жесткое,
Кашель — на момент приёма из-за щекотания по задней стенке глотки.
— Покашливание периодич , после еды- кашель влажный при этом, мокрота прозрачная
Мокрота — густоватая белая, а чаще прозрачная, без вкуса и запаха – после еды
Грудная клетка – гиперстеник, снаружи папулёзно пустулёзные высыпания
Сердце — тоны у верхушки приглушены, соотношение тонов не нарушено, PS-ритмичный, 72 уд в мин, АД — 129/60
Жалоб нет
Спина- боли колющие в поясничном отделе позвоночника, чуть выше пояса, паравертебрально — в области проекции почек — чаще беспокоят после нахождения в положении «в наклон»
— левосторонний грудной сколиоз
— болезненность 10ого грудного позвонка отмечалась во время рецидива заболевания,
Шея — ощущение натянутости — в период рецидива
Верхние конечности — жалоб нет, мелкие суставчики хрустят
— во время рецидива в июне 2008г – припухал,краснел, воспалялся проксимальный межфаланговый сустав большого пальца правой кисти
— Грызёт ногти
— заусенцы, иногда восплённые
— Бородавки на ладонных поверхностях, больше на правой, широкие, гладкие.
Бородавки круглые, на широком основании, приподнимающиеся – симптом люэтический
Нижние конечности — сейчас несильная тупая боль в прав колене и лев пятке — при движении,
в пятке — боль как от ушиба. Ощущение укорочения сухожилий, ограничивающих подколенную ямку.
— в периоды обострения заболевания – боли острого характера в коленных, г/стопных, межфаланговых суставах большого пальца левой ноги – с опуханием, местной гипертермией, ощущением укорочения сухожилий подколенных, подъягодичных областей
— боли при манифестации процесса в области ягодиц была острой и ощущалась как в мышцах, со слов
-в 2006г сильный (спонтанный) вывих правого голеностопного сустава
При осмотре – в области левой пятки пальпировалось плотно- эластичное образование – за счёт осумкованного воспалительного (экссудативного) процесса.
Сон — жалоб нет, иногда спит после полудня
Потливость — со слов, адекватная
Жар -озноб — после приступа судорог и потери сознания — гипотермия до 35,5 , озноб
Кожа — сыпь по телу — спина, грудь, верхний плечевой пояс, лицо — присутствует 2 вида кожных элементов — папулы и пустулы (со слов, после лекарственных средств) с июля -августа 2008г ( началось со спины, потом вверх к шее, на грудь, живот и верхний плечевой пояс и анатомические плечи.)
-милиарные высыпания на лбу, по наружной поверхности анатомических плеч.
Если провести параллель между клиническими проявлениями болезни Бехтерева в классическом её варианте и имеющимися симптомами пациента, видим :

что развитие заболевания у пациента шло АТИПИЧНО.
Поэтому, проанализировав симптомы спонтанного рассказа, целеноправленного опроса, сопоставив эти данные с описанием болезни в рамках академической медицины приходим к выводу о НЕСТАНДАРТНОМ течении болезни у данного больного.
Болезнь Бехтерева, с позиций академической медицины как ревматическое заболевание, характеризуется воспалительно – деструктивными процессами с последующим склерозированием в костно – хрящевом аппарате.
С точки зрения Гомеопатии, в своём классическом варианте болезнь Бехтерева (=3-я рубрика) может проявить себя с патологического уровня за счёт мощного медикаментозного лечения и в этом случае симптоматика должна развиваться по ВОСХОДЯЩЕМУ варианту. Мы сможем построить Треножник по дополняющей терапии, а поражение мезенхимы с патологического уровня будет нам свидетельствовать о Ss ((нарушение двигательной функциональной системы), как соответствующий фон.
Причём это может быть и искусственное осложнение, как следствие подавления инфекционного фактора по мочеполовой системе (МИ инф сикоз), о чём свидетельствует и академическая медицина, указывая его в качестве этиологии .
В конкретном же клиническом случае болезнь Бехтерева, как видно из сопоставления симптомов, носит АТИПИЧНЫЙ характер.
Выписав симптомы, относящиеся к 3-ей рубрике:
— тупая боль в правом коленном суставе – сикоз
— тупая (как от ушиба) боль в левой пятке – симптом мог быть отнесён к сикотическим, если бы имело место уплотнение или нарост на пяточной кости. Т.к при пальпации отмечается только небольшое припухание плотно – эластической консистенции за счет воспалительного отёка, симптом следует расценивать как ТУБЕРКУЛИНОВЫЙ
— ощущение натяжения в сухожилиях – туб
— колющая боль в пояснице — туб
— бородавки на ладонных поверхностях, больше правой – люэс
— хруст в мелких суставах – туб
— левосторонний грудной сколиоз – люэс>
— опухание в правой паховой области – л/у , б/болезненный – туб
— сонливость после полудня
приходим к выводу о невозможности построения треножника по дополняющей терапии, т.к самый тяжёлый по миазму и самый дистальный по локализации симптом — бородавки на ладонной поверхности кистей — не имеет неврологического симптома.
Треножник по 3-ей рубрике не строится, заболевание пошло с туловища (сакроилеит) – т.е – превалирует функциональный уровень, пациент находится на вторичной стадии пат процесса.
Поэтому здесь работаем по «Стандартам», учитывая только клинико-анатомические особенности (КАО).
По нозологическому диагнозу :
-опухание суставов – ОС
— летучий характер болей, боль острая – ЧС , он патогномоничен – есть воспаление и отёк
— гипертермия – ОС
— жжение в глазах (ЧС), покраснение после нагрузки (ЧС)
— снижение остроты зрения (ОС)
— колющая боль в обл проекции почек — ЧС
— пенистая моча – ОС
— кратковременная потеря сознания –ПС
— спазмы тонические – ОС
— задержка дыхания (ЧС, патогномонич)
— изменение колорита кожи – мраморность – (ЧС, патогномонич)
— кратковременная амнезия – ЧС ( за счёт нарушения питания мозга)
— жар с краснотой ушей – ЧС
— кашель (ЧС, патогномонич), мокрота белая – ОС
Треножник по нозологической единице будет звучать так :
— кратковременная потеря сознания – ПС
— гипертермия – ОС
— кратковременная амнезия – ЧС
Т.к работаем по нозологической единице, симптомы по нозологическим составляющим не оцениваем, они ВСЕ будут относиться к клинико –анатомическим особенностям.
Реперторизация проводилась по Богеру :
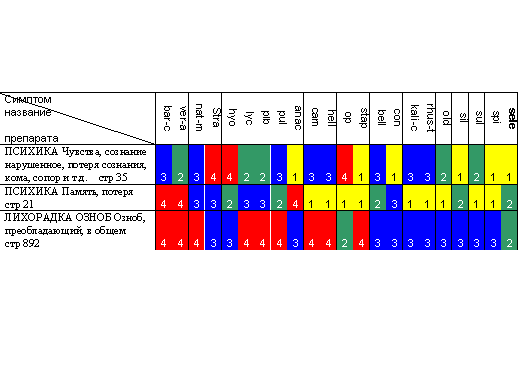
Терапевтический диагноз – Selen .
Таким образом, при даче указанного при реперторизации лекарственного средства, должны полностью уйти симптомы, составляющие нозологическую единицу, — Болезнь Бехтерева, а клинически – должно быть полное излечение больного.
«Диагноз — это результат сложного творческого осмысления патологического процесса врачом, синтетического понимания им всего, что происходит с больным, выраженный в логичной, чёткой и ясной формулировке. Составленный врачом диагноз является одним из важных показателей уровня его медицинского образования, …теоретической «подкованности», общей культуры, способности мыслить самостоятельно, не трафаретно.» (Саркисов Д.С., Пальцев М.А., Хитров Н.К. Общая патология человека , 2-ое изд, Москва, Медицина, 1997г., стр 564)

